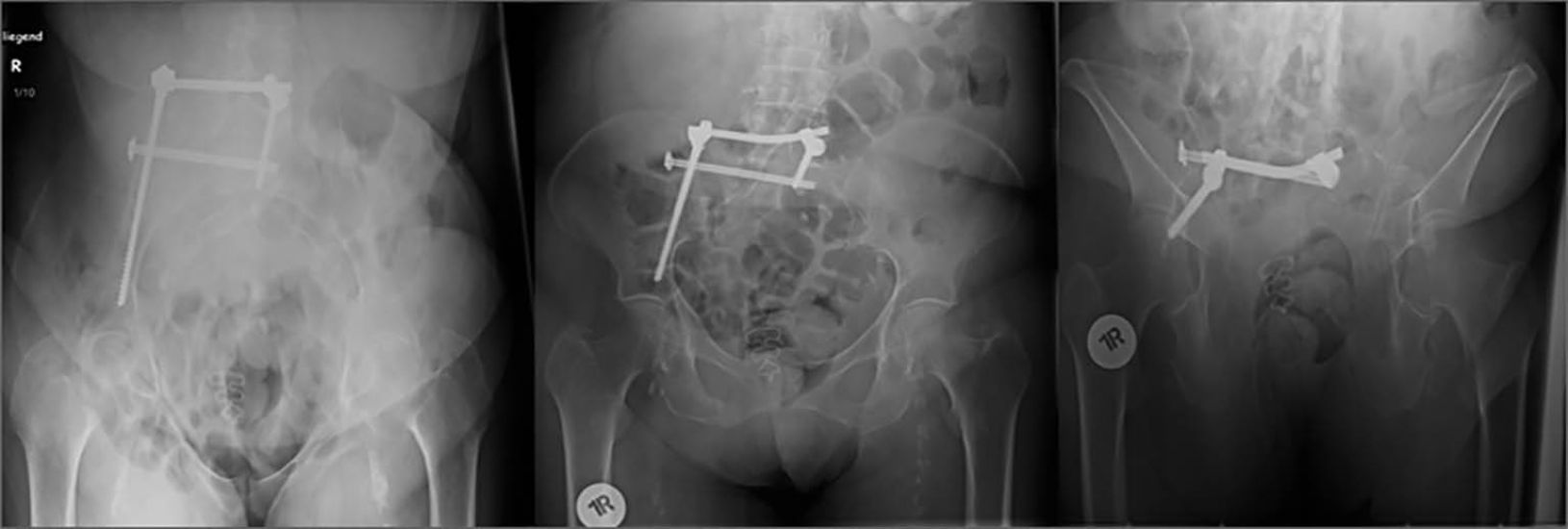
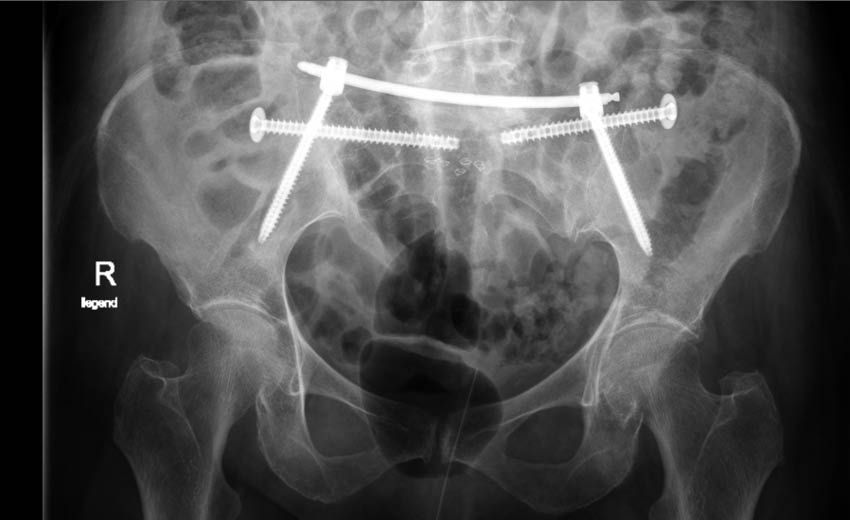
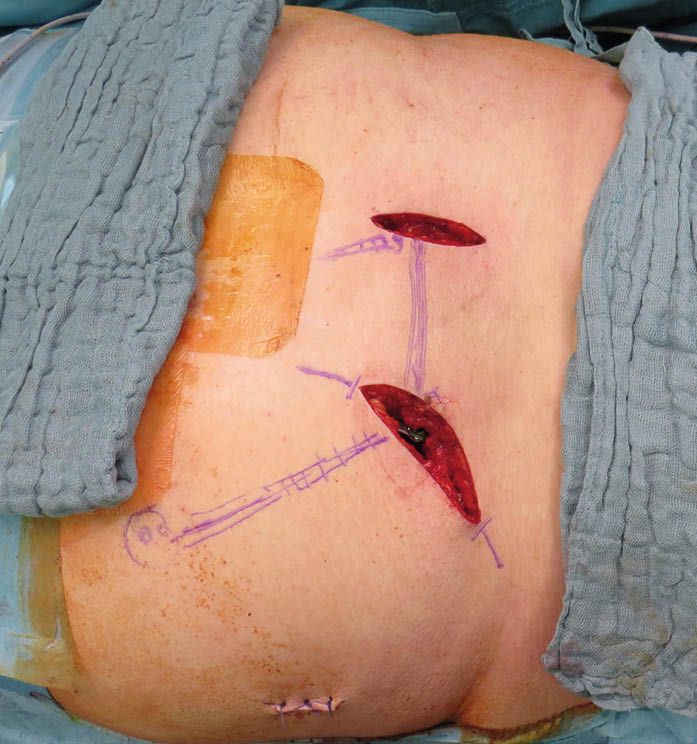
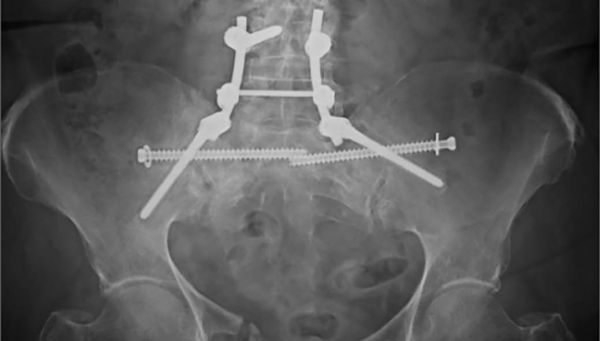
[1] Rommens PM, Hofmann A. Comprehensive classification of fragility fractures of the pelvic ring: Recommendations for surgical treatment. Injury 2013; 44: 1733-1744
[2] Ullrich BW, Schnake KJ, Spiegl UJA et al. OF-Pelvic classification of osteoporotic sacral and pelvic ring fractures. BMC Muskuloskelet Disord 2021; 22 (1): 992-1001
[3] Lapina O, Tiskevicius S. Sacral insufficiency fracture after pelvic radiotherapie: a diagnostic challenge for a radiologist. Medicina (Kaunas) 2014; 50: 249-254
[4] Dasgupta B, Shah N, Brown H et al. Sacral insufficiency fractures: an unsuspected cause of low back pain. Br J Rheumatol 1998; 37: 789-793
[5] Dehdashti AR, Martin JB, Jean B et al. PMMA cementoplasty in symptomatic metastatic lesions of the S1 vertebral body. Cardiovasc Intervent Radiol 2000; 23: 235-237
[6] Garant M. Sacroplasty: a new treatment for sacral insufficiency fracture. J Vas sc Interv Radiol 2002; 1265-1267
[7] Andresen R, Radmer S, Andresen JR et al. Comparison of the 18- month outcome after the treatment of osteoporotic insufficiency fractures by means of balloon sacroplasty (BSP) and radiofrequency sacroplasty (RFS) in comparison: a prospective randomised study. Eur Spine J 2017; 26: 3235-3240
[8] Yang SC, Tsai TT, Chen HS et al. Comparison of sacroplasty with or with-out balloon assistance for the treatment of sacral insufficiency fractures. J Orthop Surg (Hong Kong) 2018; 26: 2309199018782575
[9] Andresen R, Radmer S, Andresen JR et al. Clinical Improvement and Cost effectiveness of CT guided Radiofrequency Sacroplasty (RFS) and Cement Sacroplasty (CSP) – a Prospective Randomised Comparison of Methods. Z Orthop Unfall 2019; 157: 524-533
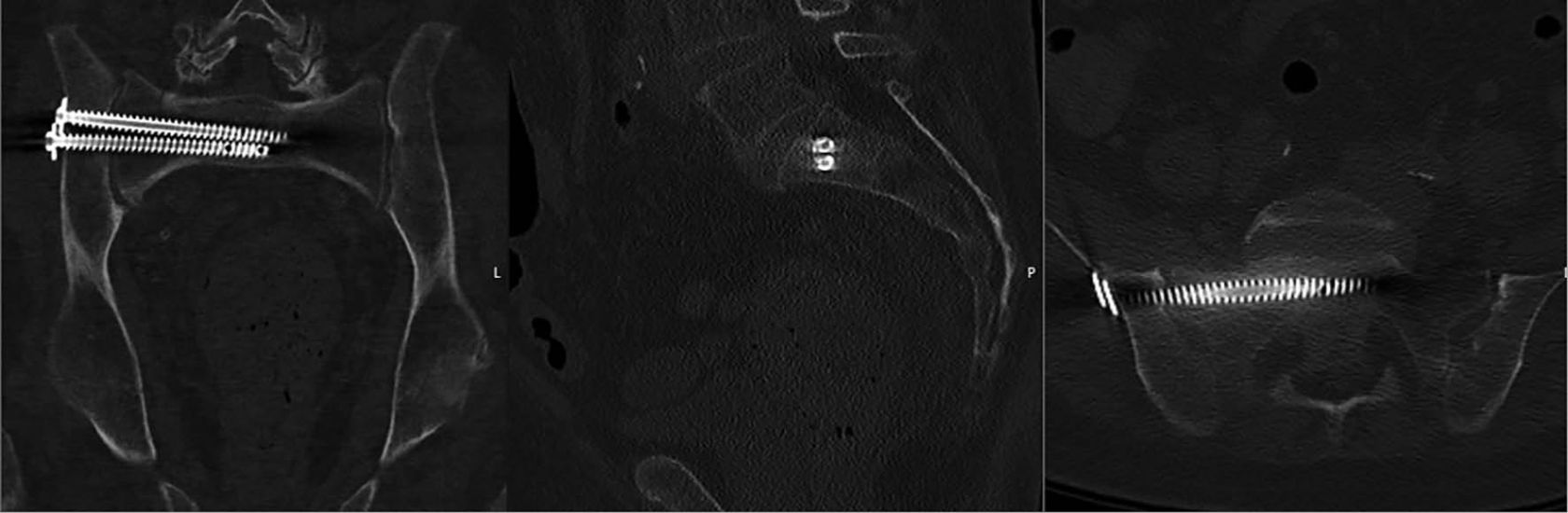
[10] Hilgert RE, Finn J, Egbers HJ. Technique for percutaneous iliosacral screw insertion with conventional C-arm radiography. Unfallchirurg 2005; 108: 954-960
[11] van Zwienen CM, van den Bosch EW, Snijders CJ et al. Biomechanical comparison of sacroiliac screw techniques for unstable pelvic ring fractures. J Orthop Trauma 2004; 18: 589-595
[12] Osterhoff G, Dodd AE, Unno F et al. Bement Augmentation in Sacroiliac Screw Fixation Offers Modest Biomechanical Advantages in a Cadaver Model. Clin Orthop Relat Res 2016; 474: 2522-2530
[13] Finiels H, Finiels PJ, Jacquot JM et al. [Fractures of the sacrum caused by bone insufficieny. Meta-analysis of 508 cases]. Presse Med 1997; 26: 1568-1573
[14] Mendel T, Ullrich BW, Hofmann GO et al. Progressive instability of bilateral sacral fragility fractures in osteoporotic bone: a retrospective analysis of X-ray, CT, and MRI datasets from 78 cases. Eur J Trauma Emerg Surg 2021; 47: 11-19
[15] Lattauschke A, Klauke F, Ullrich BW et al. [ Course of operative treatment of a sacral insufficiency fracture: successful or serious treatment?]. Unfallchirurg 2017; 120: 890-895
[16] Füchtmeier B, Maghsudi M, Neumann C et al. [The minimally invasive stabilization of the dorsal pelvic ring with the transiliacal internal fixator (TIFI)-surgical technique and first clinical findings]. Unfallchirurg 2004; 107: 1142-1151
[17] Siekmann H, Becherer L, Neef R, „Iliosacral bridging“ – A new alternative minimal invasive fixation of unstable pelvic ring fractures. Arch Surg Clin Res 2018; 2: 29-46
[18] Schmitz P, Baumann F, Acklin YP et al. Clinical application of a minimally invasive cement-augmentable Schanz screw rod system to treat pelvic ring fractures. Int Orthop 2019; 43: 697-703
[19] Schildhauer TA, Josten C, Muhr G. Triangular osteosynthesis of vertically unstable sacrum fractures: a new concept allowing early weight-bearing. J Orthop Trauma 2006; 20 (1 Suppl.): S44-S51
[20] Acklin YP, Zderic I, Richards RG et al. Biomechanical investigation of four different fixation techniques in sacrum Denis type II fracture with low bone mineral density. J Orthop Res 2018; 36: 1624-1629
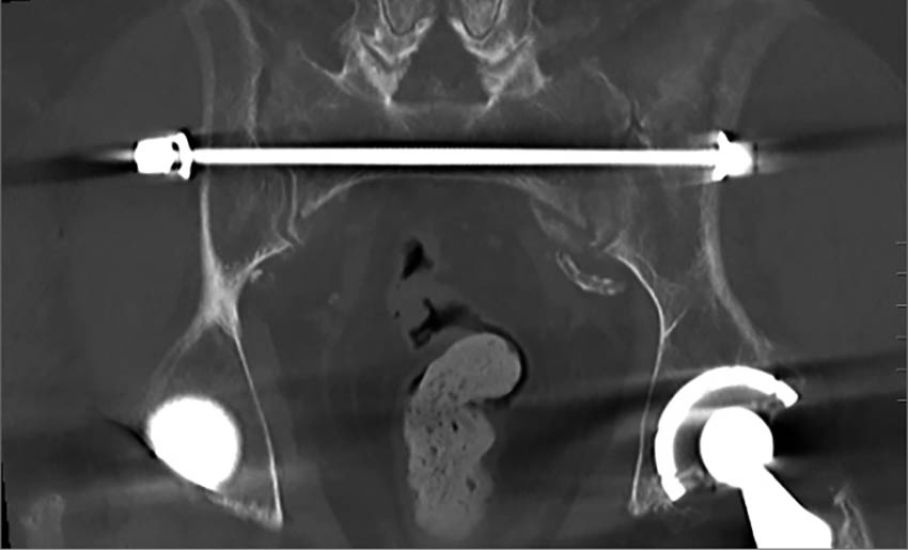
[21] Schroeder GD, Savage JW, Patel AA et al. Spinopelvic Fixation in Complex Sacral Fractures. JBJS Reviews 2015. doi: 10.2106/JBJS.RVW.N.00007
[22] Williams SK, Quinnan SM. Percutaneous Lumbopelvic Fixation for Reduction and Stabilization of Sacral Fractures with Spinopelvic Dissociation Patterns. J Orthop Trauma 2016; 30: e318-e324
[23] Palm HG, Lang P, Hackenbroch C et al. Dual-energy CT as an innovative method for diagnosing fragility fractures of the pelvic ring: a retrospective comparison with MRI as the gold standard. Arch Orthop Trauma Surg 2020; 140: 473-480